L’angor (ou l’angine de poitrine)
L’angor (l’angine de poitrine) est l’un des symptômes de la maladie coronarienne.
La maladie coronaire est une maladie fréquente et grave responsable d’infarctus du myocarde, d’insuffisance cardiaque et de décès. Il s’agit d’un rétrécissement des artères du cœur qui entraine une diminution des apports de sang nécessaire à son fonctionnement.
Il est très important de savoir reconnaître l’angor car la maladie coronaire peut être très efficacement soignée pour en éviter les complications.
L’angor (ou angine de poitrine)
L’angor se manifeste par une douleur profonde située au milieu du thorax, avec une sensation de serrement intense, angoissante. Cette douleur en barre survient à l’effort (marche rapide, en montée, contre le vent) et impose l’arrêt. Elle est soulagée en moins de deux minutes par le repos et/ou par la prise de trinitrine, en dragée ou en spray. Cette douleur est la conséquence directe de la souffrance du cœur qui ne reçoit plus assez de sang en raison de rétrécissements des artères coronaires.
Plus rarement, la douleur survient après le repas, pendant la digestion, ou au repos, la nuit. Elle peut irradier vers le bras gauche, l’avant-bras (avec parfois sensation de serrement au poignet), au bord externe de la main. Elle peut irradier également dans le cou, la mâchoire inférieure, parfois dans le bras droit, la nuque, le dos ou la région de l’estomac.
L’ischémie du myocarde peut se produire à chaque effort et peut se traduire par un épisode douloureux et/ou par d’autres symptômes : essoufflement anormal, sensation de malaise, perte de connaissance,… On estime que 3 épisodes d’ischémie myocardique sur 4 sont « silencieux ».
Il est important de noter que les symptômes sont très variables d’un individu à l’autres et parfois atypiques en particulier chez la femme chez qui les symptômes respiratoires et/ou digestifs peuvent être au premier plan.
Évolution de l’angor
L’infarctus du myocarde représente la complication majeure de l’angor, mais cette complication peut être évitée ou du moins retardée de nombreuses années si un traitement est prescrit précocement : contrôle des facteurs de risque, médicaments, revascularisation par angioplastie ou pontage coronaire en fonction du degré d’atteinte des artères.
L’angor peut débuter ou s’aggraver brusquement, avec des crises d’emblée intense pour des efforts minimes ou même au repos, la nuit. Cette angine de poitrine instable doit être considérée comme une menace d’infarctus (on parle de syndrome coronaire aigu) et impose une hospitalisation en urgence en milieu cardiologique.
Inversement, grâce aux différents traitements, la douleur d’angine de poitrine peut disparaître et une vie tout à fait normale – active voire même sportive (mais pas n’importe quel sport ni n’importe comment) –, est possible.
Enfin, dans certains cas, surtout si les facteurs de risque de la maladie coronaire ne sont pas contrôlés, la maladie évolue à bas bruit vers une insuffisance cardiaque avec essoufflement à l’effort, l’évolution peut être compliquée d’accidents de parcours, syndrome coronaire aigu comme l’infarctus du myocarde, troubles du rythme, œdème aigu pulmonaire.
En cas d’urgence, appelez le 15, le SAMU.

Bilan d’un angor
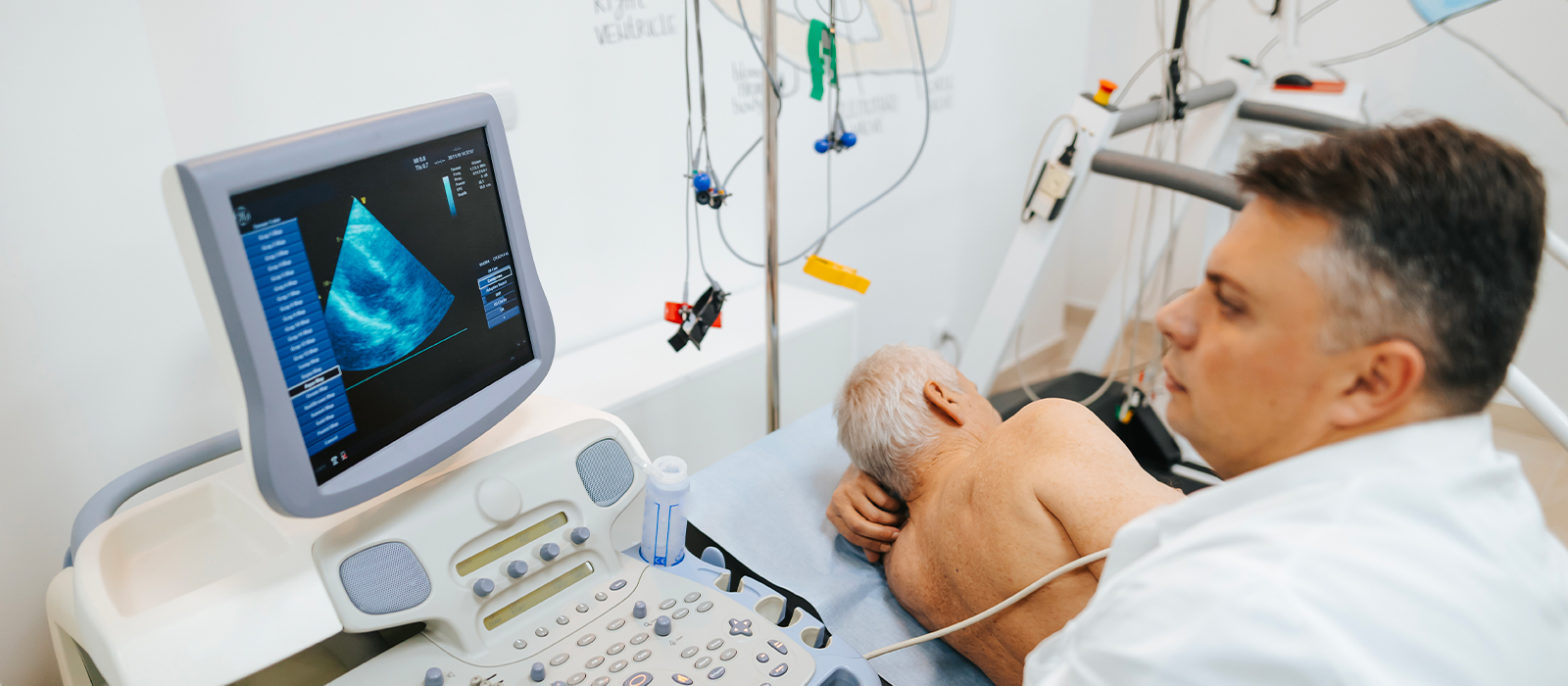
Le médecin examinera le patient à la recherche d’autres signes de maladies cardio-vasculaire liées à l’athérosclérose : artérite des membres inférieurs, souffle vasculaire cervical… Il réalisera un électrocardiogramme (ECG) de repos et le plus souvent une échographie cardiaque à la recherche de séquelles d’infarctus du myocarde.
En fonction des symptômes, de l’âge et des facteurs de risque d’athérosclérose (Hypercholestérolémie, HTA, diabète, tabagisme) différents examens complémentaires peuvent être proposés pour identifier la présence d’une maladie coronaire.On distingue les examens fonctionnels qui servent à mettre en évidence une ischémie conséquence du rétrécissement des artères coronaires et les examens anatomiques qui montrent la présence de plaques d’athéroscléroses sur les artères coronaires.
Parmi les examens fonctionnels, l’épreuve d’effort ou ECG d’effort est souvent proposée en première intention pour le diagnostic de maladie coronaire. Elle permet de reproduire les circonstances d’apparition de l’angor. Il existe des protocoles adaptés à chaque patient qu’il soit sédentaire, actif ou sportif, l’objectif étant pour chaque patient d’aller au maximum de ce qu’il peut faire (effort maximal), condition indispensable pour pouvoir interpréter correctement le test.
En effet, pour chaque patient sera évalué sa capacité physique maximale (qui dépend du sexe, de l’âge, de l’entraînement physique, etc.), sa capacité à récupérer, les symptômes apparaissant à l’effort (douleur d’angine de poitrine, essoufflement, malaise, palpitations, etc.), les signes électriques (à l’ECG continu) et les niveaux de pression artérielle.
Les modifications de l’électrocardiogramme enregistré durant l’épreuve d’effort surviennent souvent avant la douleur, ces anomalies sont très évocatrices de l’origine cardiaque des douleurs thoraciques (L’épreuve d’effort est dite alors électriquement positive). Cependant, il existe des faux positifs (notamment chez les femmes), la présence d’anomalies ECG au cours du test ne constitue donc pas une preuve mais un argument en faveur du diagnostic.
Une épreuve très positive incite à poursuivre le bilan par la réalisation d’une coronarographie. Une épreuve négative, c’est à dire « normale », permet souvent de rassurer, et peut écarter une maladie coronaire dans plus de 90% des cas.
D’autres examens fonctionnels plus précis que l’épreuve d’effort peuvent être proposés pour compléter le diagnostic, ils servent à identifier par une imagerie les zones du cœur ischémiques (celles qui vont manquer de sang à l’effort). On utilise :
- La scintigraphie de perfusion myocardique,
- L’échocardiographie de stress,
- L’IRM de stress.
Ils peuvent être proposés d’emblée devant un forte suspicion de maladie coronaire ou en deuxième intention en cas de doutes après réalisation d’une épreuve d’effort.
Parmi les examens anatomiques on distingue :
- Le score calcique coronaire qui permet de rechercher par un simple scanner cardiaque, sans injection de produit de contraste iodé, la présence de calcifications des artères coronaires qui sont associées au risque de faire un infarctus du myocarde. Cet examen ne permet pas de faire un diagnostic précis mais plutôt d’estimer le risque d’avoir les coronaires malades.
- Le scanner coronaire avec. Injection de produit de contraste iodé qui est de plus en plus pratiqué en première intention permet, si il est normal, d’éliminer le diagnostic de maladie coronaire. Il permet de visualiser et de localiser les plaques et les sténoses des segments proximaux des artères coronaires et d’identifier ainsi la présence d’une maladie coronaire nécessitant la mise en route d’un traitement. Cet examen permet également de repérer les anomalies de trajet des artères coronaires.
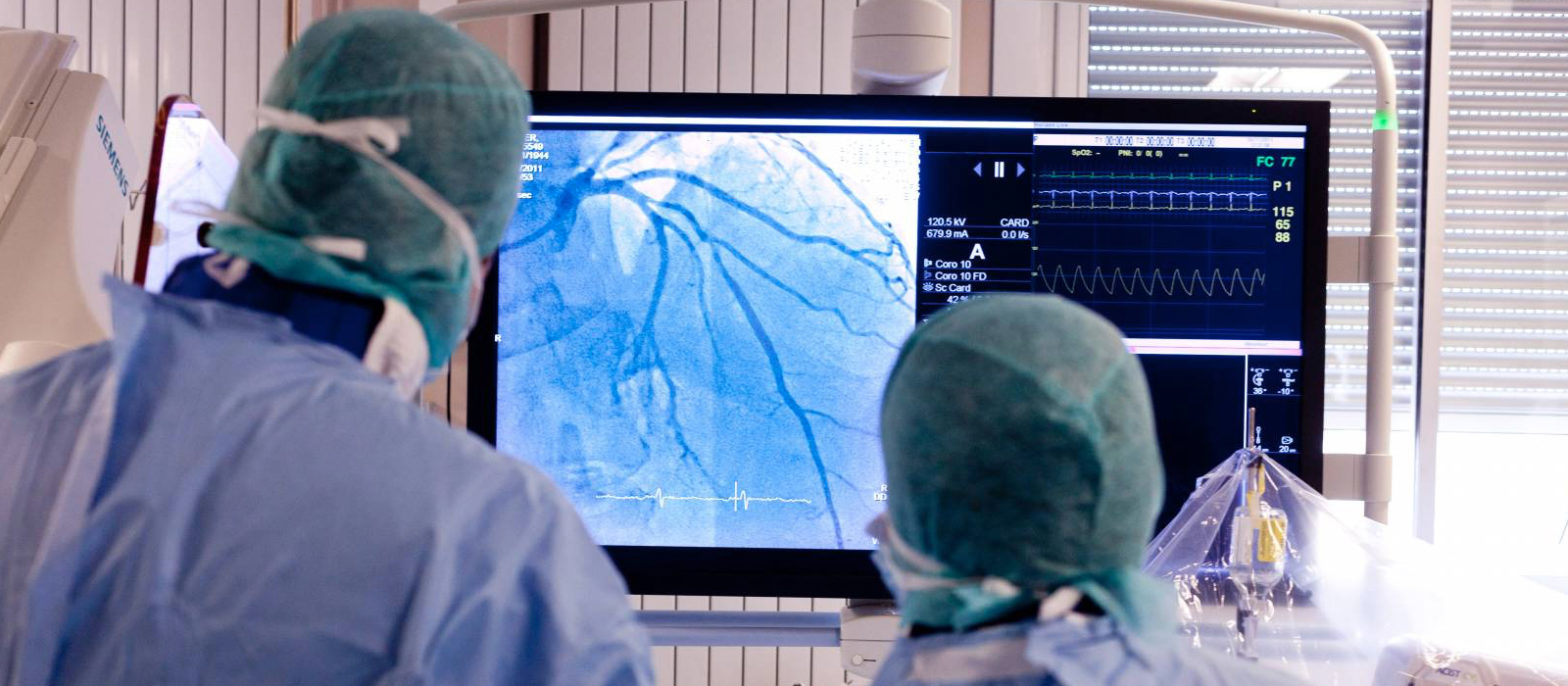
- la coronarographie (examen invasif : des sondes sont introduites dans les artères qui sont visualisées par injection de produit de contraste iodé) qui permet de visualiser l’anatomie et les rétrécissements des coronaires. Cet examen peut être complété dans le même temps ou dans un second temps d’un geste de revascularisation par angioplastie avec implantation de stent. Il est également indispensable avant de procéder à une revascularisation chirurgicale par des pontages.

 Espace donateurs
Espace donateurs