Le cholestérol
L’excès de cholestérol est néfaste pour la santé et peut conduire sur le long terme à un infarctus du myocarde, un accident vasculaire-cérébral ou une artérite des membres inférieurs. En France, le cholestérol serait à l’origine d’un infarctus sur deux et près de 20% de la population adulte présenterait une hypercholestérolémie1.
D’où l’importance de contrôler régulièrement ses taux de cholestérol en effectuant un bilan lipidique.
Distinguer le bon et le mauvais cholestérol
Contrairement à ce qu’on pourrait penser, le cholestérol est un lipide essentiel à l’organisme : il compose et maintient la structure des membranes des cellules de notre corps et joue un rôle dans la synthèse de certaines hormones.
La majeure partie du cholestérol nécessaire à l’organisme est fabriquée par le foie tandis que le reste du cholestérol est apporté par l’alimentation. Il n’existe pas deux molécules de cholestérol mais plutôt deux protéines responsables de son transport dans l’organisme, via le sang2 :
- Les lipoprotéines de haute densité (HDL) correspondent au « bon » cholestérol. Elles ont pour rôle d’empêcher la formation de plaques d’athérosclérose sur la paroi des artères. Les HDL apportent au foie le surplus de cholestérol accumulé dans les organes afin qu’il y soit éliminé.
- Les lipoprotéines de faible densité (LDL) font référence au « mauvais » cholestérol. A l’inverse des HDL, ces protéines distribuent l’excès de cholestérol aux différents organes, ce qui favorise le dépôt lipidique sur la paroi des artères et donc l’apparition de plaques d’athérosclérose.
Une prise de sang faite à jeun et une analyse biologique permettent de dépister l’hypercholestérolémie, c’est-à-dire l’excès de « mauvais » cholestérol (LDL) dans le sang.
L’hypercholestérolémie se développe au fil des années dans le plus grand silence : comme elle n’entraine aucun symptôme visible, il est indispensable d’effectuer régulièrement un bilan lipidique (tous les 5 ans pour une personne en bonne santé).
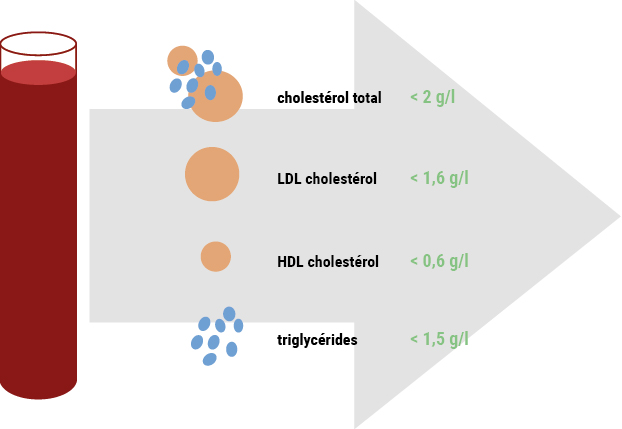
Le bilan lipidique évalue les taux de cholestérol HDL, de cholestérol LDL, de cholestérol total et de triglycérides :
- Le taux de cholestérol total correspond aux taux de cholestérol HDL et LDL, ainsi qu’à 1/5 du taux de triglycérides. On considère que ce taux total est « normal » lorsqu’il est inférieur à 2g/L tout en sachant que cette « norme » varie selon l’état général d’une personne et de certains facteurs tels que les antécédents personnels et familiaux de maladie cardio-vasculaire, le diabète, l’hypertension artérielle, l’obésité, le tabagisme…
- Le taux de cholestérol LDL doit, quant-à-lui, ne pas dépasser 1,6 g/L mais ce chiffre peut être revu à la baisse par un professionnel de santé en fonction du sexe du patient, de son âge, de son indice de masse corporelle (poids/taille²), de ses antécédents familiaux cardio-vasculaires, ainsi que des autres facteurs de risque connus (diabète, hypertension artérielle, maladie rénale ou thyroïdienne, prise de médicaments…).
- Enfin, pour une protection du cœur optimale, le taux de cholestérol HDL doit être supérieur à 0,45 g/L.
Bon à savoir
- Les triglycérides sont un autre type de lipides circulant dans le sang. Ils proviennent essentiellement de la synthèse hépatique (le foie) et de l’alimentation (sucres et alcool).
- Un taux élevé de triglycérides (plus de 1,50 g/L) favorise le développement de maladies cardio-vasculaires. Le taux de triglycérides est la plupart du temps mesuré en même temps que le cholestérol, durant le bilan lipidique.
Les dangers de l’excès de cholestérol
En excès dans le sang, le « mauvais » cholestérol est dangereux sur le long terme pour la santé : il détériore les artères (formation des plaques d’athérosclérose), il favorise les caillots et les accidents cardio-vasculaires.
L’athérosclérose, première maladie cardio-vasculaire du Monde, est la conséquence de l’hypercholestérolémie. Elle se traduit par la présence d’une plaque lipidique qui va évoluer au fil des années : augmentation de volume, épaississement progressif de la paroi entraînant la réduction de la lumière des artères touchées et la gêne du passage du sang oxygéné vers l’organe irrigué. Il en résulte des douleurs d’angine de poitrine si une artère coronaire est touchée.
On distingue 2 types de complications de l’athérosclérose
- La croissance lente et progressive de la plaque d’athérome entraînant la sténose de l’artère et des conséquences à l’effort.
- La paroi interne de l’artère se fissure de façon brutale (rupture de la plaque) et entraine la formation d’un caillot appelé thrombus. En bloquant la circulation du sang, le thrombus entraine un infarctus du myocarde si ce dernier est localisé dans une artère coronaire, un accident vasculaire cérébral (AVC) si il se trouve dans une artère carotide ou une ischémie aigüe des membres inférieurs si l’obstruction a lieu dans une artère irriguant les membres inférieurs. Dans certains cas, il arrive que la plaque d’athérome se détache de la paroi artérielle et passe dans la circulation, on appelle ce phénomène l’embol. D’après l’Inserm, 80% des cas de morts subites sont provoquées par la rupture d’une plaque d’athérome3.
L’athérosclérose est une pathologie silencieuse grave qu’il est nécessaire de prévenir en agissant sur plusieurs facteurs de risque notamment l’excès de cholestérol, l’hypertension artérielle, le tabagisme et l’obésité.
Comment maitriser son taux de cholestérol
Sources :
- Bulletin épidémiologique hebdomadaire. Cholestérol LDL moyen et prévalence de l’hypercholestérolémie LDL chez les adultes de 18 à 74 ans, Etude nationale nutrition santé (ENNS) 2006-2007 ; France métropolitaine.
- American Heart Association. Good vs bad cholesterol.
- Institut national de la santé et de la recherche médicale (Inserm). L’athérosclérose

 Espace donateurs
Espace donateurs